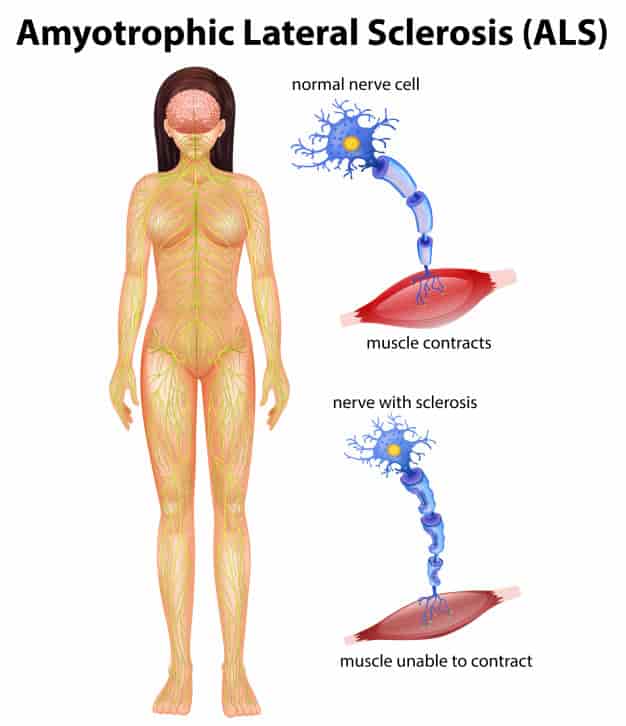
التصلب الجانبي الضموري
يعد التصلب الجانبي الضموري من أكثر الأمراض الانتكاسية التي تصيب الجهاز العصبي الحركي شيوعًا، يشير اسم المرض إلى التغيرات المرضية التي تحدث فيه، حيث يشير (التصلب الجانبي) إلى التغيرات التي تحدث في مجموعات الألياف العصبية الطرفية وتفقدها كفاءتها الوظيفية. أما كلمة (الضموري)، فتشير إلى ضمور الألياف العضلية نتيجة تحلل الخلايا العصبية المغذية لها.
يعد مرض التصلب مرضًا قاتلًا، ومتوسط العيش به ثلاث سنوات، يموت المرضى عادة من الالتهابات الرئوية ومضاعفات أخرى ناتجة عن قلة الحركة.
أسباب وعوامل خطورة الإصابة بمرض التصلب الجانبي الضموري
لم يتوصل الأطباء إلى السبب الفعلي والدقيق لمرض التصلب الجانبي الضموري، وبالرغم من التعرف على الجينات المسئولة عن إحداث المرض في بعض الحالات، إلا أن الآلية الدقيقة التي يحدث فيها المرض ما زالت غير معروفة، ومع ذلك هناك العديد من عوامل الخطر المحتملة للإصابة به، منها:
- العمر: على الرغم من أن المرض يصيب كل الفئات العمرية، إلا أنه أكثر شيوعًا بين سن 55 و 75.
- الجنس: الرجال أكثر عرضة من النساء للإصابة بالمرض. ومع ذلك، يختفي الفرق بين الجنسين كلما تقدما في العمر.
- السلالة والعرق: القوقازيون هم الأكثر عرضة للإصابة بهذا المرض.
- تشير بعض الدراسات إلى أن المرض كان ينتشر بصورة كبيرة بين قدامى المحاربين العسكريين، وعلى الرغم من أن سبب ذلك غير واضح، إلا أن عوامل الخطر المحتملة للمحاربين القدامى تشمل:
- التعرض للرصاص.
- تعرض للمبيدات الحشرية والسموم البيئية الأخرى.
- التدخين.
أعراض مرض التصلب الجانبي الضموري
قد ينشأ هذا المرض وتتطور أعراضه في البداية بشكل بطيء فتصعب ملاحظته، ولكن تدريجيًا تتطور هذه الأعراض إلى ضعف أو ضمور فيصبح المرض أكثر وضوحًا ويسهل تشخيصه، بعض الأعراض المبكرة تشمل:
- تشنج في العضلات خاصة تلك الموجودة في الأطراف واللسان.
- ضعف في عضلات الذراع والساق والرقبة.
- الترنح والمشية غير المتزنة.
- عدم وضوح الكلام.
- صعوبة المضغ أو البلع.
بالنسبة لكثير من المرضى، يتم ملاحظة العلامات الأولى للتصلب الجانبي الضموري في اليد أو الذراع، وذلك لأن المرضى يواجهون صعوبة في القيام بالمهام البسيطة التي يستخدمون فيها أيديهم مثل زر القميص أو الكتابة أو وضع المفتاح في القفل. في حالات أخرى، تؤثر الأعراض مبدئيًا على أحد الساقين ويعاني الأشخاص من الإحراج عند المشي أو الجري أو يلاحظون أنهم يتعثرون أكثر من غيرهم أثناء ممارستهم الرياضة.
تشخيص المرض
لا يوجد اختبار محدد لتشخيص المرض، ويمكن أن يستغرق التشخيص من أسابيع إلى شهور. قد يبدأ الطبيب في الشك بالإصابة بالمرض من خلال ملاحظة بعض الأعراض أثناء الفحص السريري للمريض مثل:
- ضعف العضلات.
- الوخز.
- التشنجات.
- التقلصات.
يمكن أن تنتج هذه الأعراض أيضًا عن عدد من الأمراض الأخرى. لذلك، يتطلب التشخيص استبعاد المشاكل الصحية الأخرى. يتم ذلك من خلال مجموعة من الاختبارات التشخيصية منها:
- تخطيط كهربائي للعضلات: لتقييم النشاط الكهربائي للعضلات.
- دراسات التوصيل العصبي: لاختبار وظيفة العصب.
- التصوير بالرنين المغناطيسي للدماغ والجبل الشوكي.
- فحص البزل القطني: لأخذ عينة من السائل الشوكي وفحصها.
- قد تكون الاختبارات الجينية مفيدة للأشخاص الذين لديهم تاريخ عائلي للمرض.
علاج التصلب الجانبي الضموري
مع تقدم المرض، يصبح من الصعب التنفس وهضم الطعام وتتدهور صحة أجزاء كثيرة من الجسم. لهذا السبب، غالباً ما يعمل فريق من الأطباء والمتخصصين معاً لعلاج المصابين بالتصلب الجانبي الضموري. ويشمل المتخصصون العاملون في الفريق:
- طبيب أعصاب من ذوي الخبرة في علاج التصلب الجانبي الضموري.
- خبير تغذية.
- طبيب الجهاز الهضمي.
- معالج مهني.
- معالج تنفسي.
- معالج الكلام.
- عامل اجتماعي.
- مختص في الصحة العقلية.
يتوجب على أفراد العائلة التحدث مع الأشخاص الذين يعانون من المرض حول رعايتهم، قد يحتاج هؤلاء المرضى إلى الدعم عند اتخاذ القرارات الطبية.
الأدوية والعقارات الطبية
- الريلوزل (Riluzole) حاليًا هو الدواء الوحيد الذي تمت الموافقة عليه عالميًا لعلاج مرض التصلب الجانبي الضموري، يمكن أن يمنح هذا العلاج المريض عدة أشهر إضافية، لكنه لا يستطيع القضاء تمامًا على الأعراض.
يمكن استخدام أدوية أخرى لتخفيف الأعراض منها:
- باكلوفين والديازيبام للتشنج.
- مضادات الالتهاب غير الستيرودية، الجابابنتين، مضادات الاكتئاب، والمورفين لتخفيف الألم.
- نيورودكس “Neurodex”: وهو مركب من الفيتامينات التالية B-1 و B-6 و B-12
ما زالت الأبحاث جارية حول استخدام الأدوية التالية لعلاج مرض التصلب الجانبي الضموري الوراثي:
- مثبطات إنزيم COX-2.
- الكرياتين.
- المينوسكلين.
ولكنها لم تثبت فعاليتها بعد، كما لم يثبت أن العلاج بالخلايا الجذعية هو علاج فعال للتصلب الجانبي الضموري.
مضاعفات مرض التصلب الجانبي الضموري
- صعوبة في التنفس واختناق: حيث يؤدي هذا المرض مع الوقت للإصابة بشلل في العضلات المستخدمة في التنفس لذا قد يحتاج المريض لجهاز تنفس صناعي.
- سوء التغذية بسبب مشاكل الأكل: وذلك بسبب تلف عضلات البلع، كما أن هؤلاء المرضى معرضون لخطر دخول الطعام والسوائل إلى الرئتين مما يسبب التهابات رئوية، يمكن أن يقلل أنبوب التغذية هذه المخاطر.
- تقرحات السرير نتيجة عدم الحركة.
المصادر
- Rebekah Harding (UIC) (2017) ALS (Lou Gehrig’s Disease), Available at: https://www.healthline.com/health/amyotrophic-lateral-sclerosis#cognition (Accessed: 29 Aug. 2019).
- Carmel Armon (2018) Amyotrophic Lateral Sclerosis Differential Diagnoses, Available at: https://emedicine.medscape.com/article/1170097-differential (Accessed: 29 Sep. 2019).
- National Institute of Neurological Disorders and Stroke (2019) Amyotrophic Lateral Sclerosis (ALS) Fact Sheet, Available at: https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Amyotrophic-Lateral-Sclerosis-ALS-Fact-Sheet (Accessed: 29 Sep. 2019).
آخر تحديث للمقال بواسطة: د. أيهم أبو القمبز.